Содержание:
Содержание:
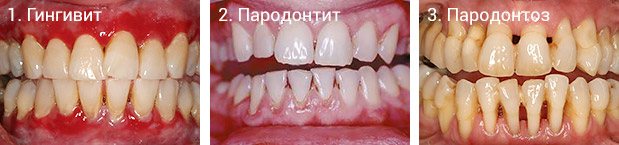
Если во время чистки зубов или еды дёсны кровоточат, видна отёчность или покраснения, это может быть пародонтит.
Пародонтит – это заболевание пародонта – тканей, которые окружают зуб и удерживают его в челюсти. При пародонтите нарушается зубодесневое соединение и появляются десневые (пародонтальные) карманы – пространство между зубом и десной. Это опасно тем, что в десневых карманах скапливается налёт, патогенные бактерии, из-за которых начинается воспаление, пародонт разрушается всё больше, и в конце концов без лечения это приводит к подвижности и даже потере зубов.
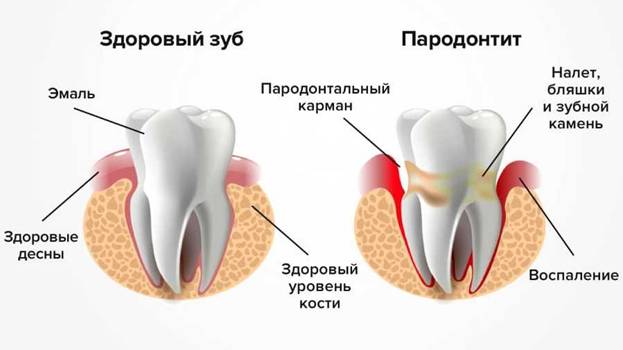
Если воспаление затрагивает только мягкие ткани пародонта, то есть десну – это гингивит. Он лечится гораздо быстрее и проще, но и определить его не так легко – симптомы почти незаметны. Если вовремя не обратиться к врачу, гингивит может развиться в пародонтит. И тогда человека ждёт отёчность и кровоточивость дёсен, то есть гораздо больший дискомфорт и вероятность утратить зубы.
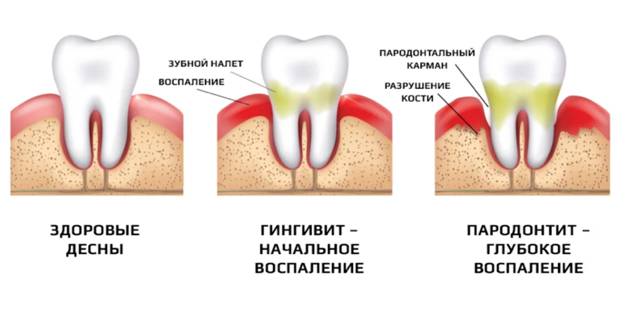
Большинство людей подвержено заболеваниям дёсен, но даже не знают об этом. Чаще всего эти болезни развиваются медленно, заметные симптомы появляются только на поздних стадиях – тогда, когда человеку уже требуется сложное и дорогостоящее лечение. Поэтому так важно проходить осмотр у пародонтолога и делать профессиональную чистку зубов 1-2 раза в год.
Если вы нерегулярно и неправильно чистите зубы, на них скапливается налёт и образуется зубной камень. Патогенные микроорганизмы размножаются, через микроповреждения проникают всё глубже в ткани десны, вызывая воспаление. Десна отекает, становится рыхлой и кровоточит. Постепенно она начинают отходить от зуба, появляется зазор (десневой карман), в котором продолжает скапливаться налёт. Бактерии начинают разрушать более глубокие ткани пародонта – зубы расшатываются.
Чтобы в полости рта проходил естественный процесс самоочищения, необходима слюна. Длительный приём антидепрессантов и противовоспалительных препаратов уменьшает образование слюны. Если вы принимаете что-то из названных медикаментов, обязательно сообщите об этом пародонтологу.
Сахарный диабет, онкологические заболевания, нарушение работы желудочно-кишечного тракта, эндокринной и сердечно-сосудистой системы повышают риск возникновения парадонтита. В этом случае нужно лечить основное заболевание и повышать иммунитет, иначе избавиться от пародонтита будет крайне сложно.
Зубы предназначены для того, чтобы жевать. Если постоянно есть чрезмерно мягкую пищу – супы, пюре, каши – и не употреблять свежие фрукты и овощи, зубы не будут получать необходимую нагрузку и станут хуже самоочищаться. Кроме того, сбалансированное питание обеспечивает крепкий иммунитет. Это важно и для здоровья дёсен, ведь они часть общей системы организма человека.
Курение, употребление алкоголя, продуктов с повышенным содержанием сахара – всё это ослабляет иммунитет и нарушает здоровый обмен веществ, необходимый для здоровья дёсен.
Скученность зубов или наоборот отсутствие некоторых из них приводит к тому, что давление на них распределяется неравномерно, а в тканях пародонта нарушается кровообращение и обмен микроэлементами. Это может быть предпосылкой пародонтита и других заболеваний, поэтому большинство аномалий зубного ряда и неправильный прикус требуют лечения у ортодонта.
Даже при правильном прикусе нельзя всё время жевать на одну сторону: это приводит к неравномерной нагрузке на зубы.
Острый локализованный пародонтит может развиться из-за травмы слизистой. Например, после некачественно поставленной пломбы или протезирования. Дискомфорт во рту после посещения стоматолога – повод снова обратиться за помощью к врачу.
Наследственная предрасположенность также может стать предпосылкой пародонтита.
Неочевидные предпосылки - это дыхание через рот и скрежет зубами. При первом уменьшается количество слюны, нужной для самоочищения зубов, а второе может приводить к механическим повреждениям пародонта.
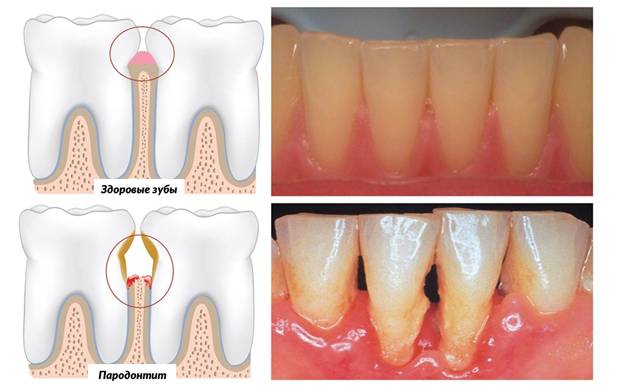
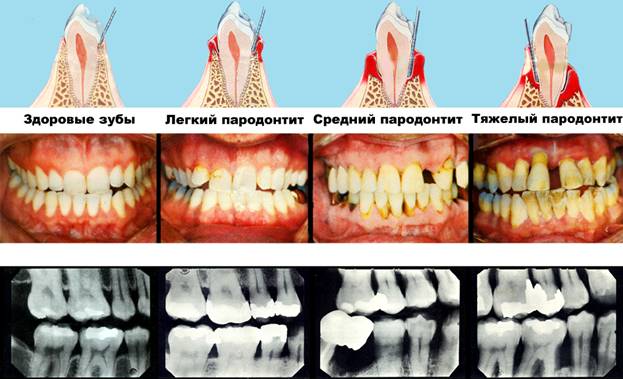
Специалисты различают острый и хронический пародонтит. Обе разновидности могут распространяться как на 1-2 зуба, так и на всю челюсть.
Острый как правило вызван механическими повреждениями. Например, из-за некачественно поставленной пломбы или коронки. В этом случае соединение десны и зуба нарушается, дёсны воспаляются, краснеют и отекают, на них могут появиться гнойники. Пациенту больно есть и чистить зубы.
При хроническом пародонтите симптомы появляются медленно и без боли – почти незаметно. Из-за налёта и зубного камня увеличиваются десневые карманы, в них скапливается гной, появляется неприятный запах изо рта, кровоточивость. Гной можно заметить, если надавить на десну. Десна опускается и оголяет шейку зуба, возникает и увеличивается подвижность зубов. Зубы отзываются болью на холодную, горячую, кислую и сладкую пищу.
Пародонтит – причина частых простуд, заболеваний крови и ЖКТ.
Дело в том, что бактерии, которые размножаются в десневых карманах, попадают в кровь и разносятся по всему организму, вызывая различные заболевания, вплоть до тромбоза.
Поэтому так важно начать лечение на ранней стадии, когда корни зубов ещё не оголились, а в десневых карманах не скапливается гной.
Главное – при пародонтозе дёсны не воспаляются. Пародонтоз – это системное заболевание пародонта, при котором дёсны убывают, а костная ткань атрофируется. Этот процесс называется рецессией десны, и она охватывает всю челюсть. Пародонтит же может быть локализован в области 1-2 зубов. Таким образом, сходство только в том, что в результате обоих заболеваний возможна потеря зубов.
Современная наука не знает точной причины пародонтоза и со временем даже перестала выделять его как отдельное заболевание. Однако этот термин всё ещё встречается в статьях и существует в общественном сознании, его могут использовать врачи, давно получившие образование. Поэтому имеет смысл знать симптомы пародонтоза и не путать его с пародонтитом.
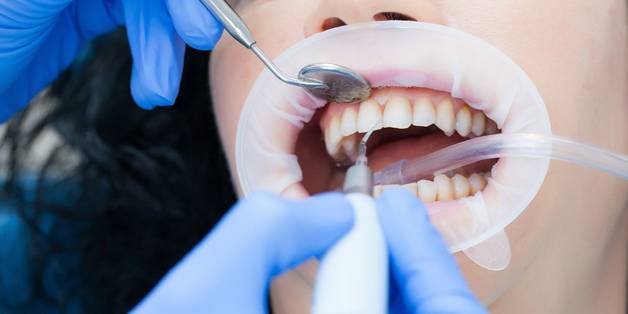
Лечением пародонтита занимается отдельный специалист - пародонтолог. На консультации врач проводит общий осмотр ротовой полости, выявляет возможные нарушения прикуса, диагностирует наличие зубного камня и мягкого налета при помощи специальных медицинских красителей, обследует состояние десен. Глубину десневых карманов врач замеряет специальным зондом.
Важно сообщить пародонтологу о хронических заболеваниях и лекарствах, которые вы принимаете.
Пародонтолог может дать направление на общий и биохимический анализ крови, анализ мочи, чтобы оценить качество обменных процессов в организме и состояние внутренних органов.
Следующий этап – это аппаратное обследование. С помощью томографа врач сделает послойные 3D-снимки обеих челюстей, чтобы оценить, насколько уменьшилась костная ткань.
Затем врач заполняет пародонтограмму – специальную карту, в которой фиксирует состояние каждого зуба.
На основе всех данных пародонтолог назначает лечение.
Лечение пародонтита зависит от степени тяжести заболевания. Чем сильнее воспаление, глубже десневые карманы и сильнее поражение костной ткани, тем более дорогим и долгим будет терапия. Ниже расскажем подробно обо всех вариантах лечения.
Удаление зубных отложений. Это обязательный этап терапии. Нужно избавиться от мягкого налёта и зубного камня – то есть среды, в которой размножаются болезнетворные бактерии, вызывая пародонтит. Если глубина десневых карманов менее 3 мм, для лечения используются две основные методики:
Ультразвуковая чистка зубов. Её делают с помощью специального аппарата – скалера, на конце которого располагается насадка, совершающая ультразвуковые колебания. Колебания разрушают налёт, и его сразу смывает вода, которая обильно подаётся к насадке. Таким образом пародонтолог может удалить наддесневые отложения, очистить неглубокие десневые карманы.
Процедура занимает около часа и может включать полировку Air-flow: направленный поток воздуха с абразивными частицами устраняет пигментные пятна, эмаль высветляется. После этого на зубы наносится фторсодержащий состав для укрепления эмали и снижения чувствительности.
Как правило, чистка зубов безболезненна, но в редких случаях может потребоваться местная анестезия.
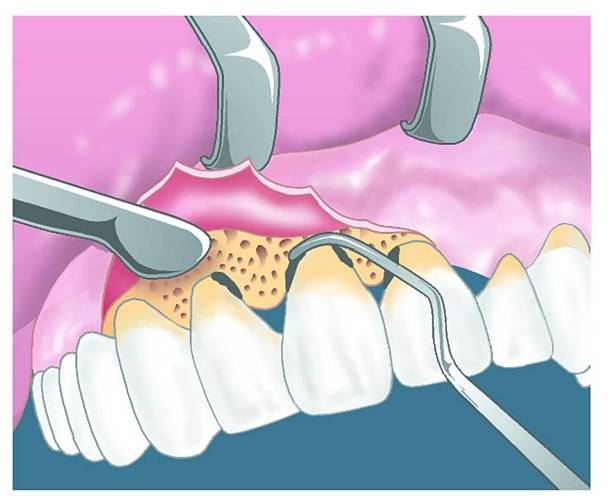
Важно: ультразвуковая чистка не поможет убрать плотный зубной камень из десневых карманов и не восстановит утраченную костную ткань. Для этого потребуется кюретаж – выскабливание отложений специальным инструментом.
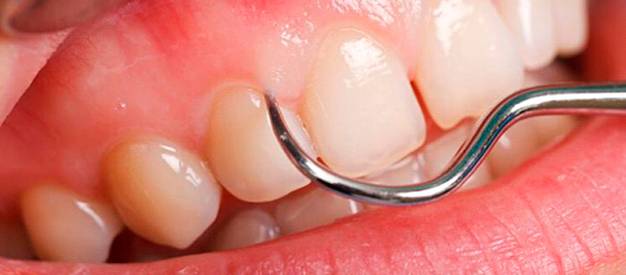
Закрытый кюретаж. Это очищение десневых карманов вручную, с помощью специального инструмента – кюреты (металлического стержня с острым изогнутым наконечником). Врач выскабливает кюретой поддесневые зубные отложения и слой отмершего цемента на поверхности корня зуба. Это достаточно сложное вмешательство, которое требует наличия хирургических навыков и местной анестезии.
Профессиональную чистку зубов рекомендуется проводить 1-2 раза в год. Это хорошая профилактика не только пародонтита, но и других заболеваний дёсен и зубов.
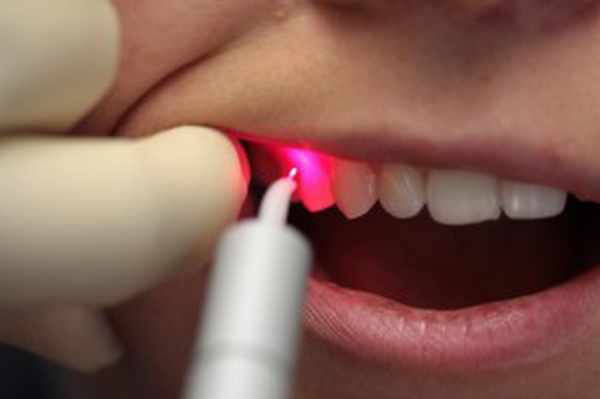
Лазерная терапия. Это дорогостоящее лечение, которое применяется в запущенных случаях, когда нужно удалять не только зубной налёт, но и поражённые ткани.
Лечение лазером возможно только после профессиональной чистки зубов и санации полости рта (лечения кариеса, восстановления повреждённых пломб). Перед использованием лазера дёсны обрабатывают специальным гелем, который подсвечивает изменённые ткани пародонта. Это позволяет удалить их, не травмируя здоровые участки десны. Лазерное лечение эффективно ещё и потому, что обладает антибактериальным эффектом и позволяет избежать кровотечений, «запаивая» капилляры. Процедура проходит под местной анестезией, а после лечения на дёсны наносятся препараты, снижающие чувствительность. Может потребоваться несколько сеансов.
Реабилитация после лазерной терапии занимает 2-3 месяца. В это время нужно использовать мягкую зубную щётку и пасту с кальцием, нельзя употреблять кислую, острую и солёную пищу, следует отказаться от алкоголя и курения.
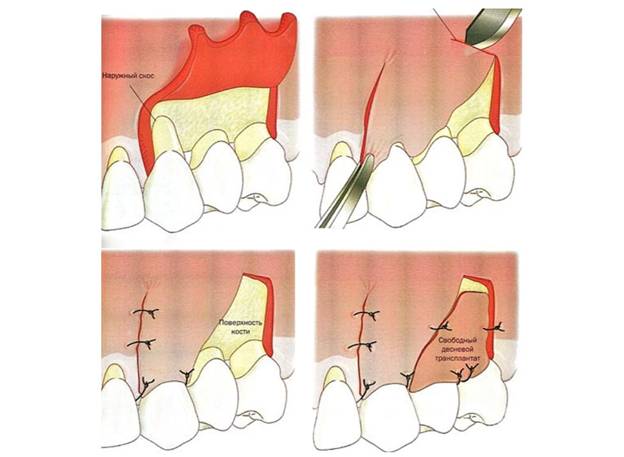
Хирургическое лечение. Применяется, если глубина десневого кармана больше 5 мм и воспалительные процессы прогрессируют. Это единственный эффективный способ стабилизации запущенного пародонтита. Проводится только пародонтологом-хирургом и требует высокой квалификации врача.
Существует два основных вида хирургического вмешательства:
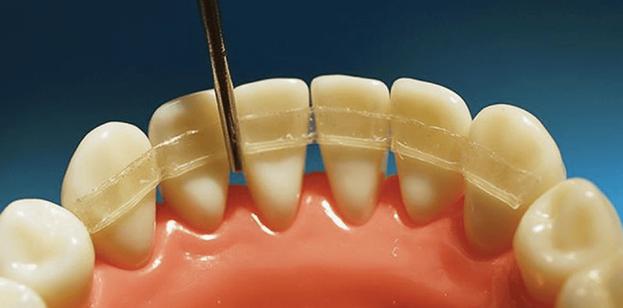
Подробнее о шинировании. Это процедура, которая проводится, чтобы предотвратить подвижность и выпадение зубов во время лечения пародонтита. На начальных стадиях для этой цели используют стекловолоконную или полиэтиленовую нить, которая закрепляется в пазах-пропилах на внутренней стороне зубного ряда. Цель терапии – зафиксировать положение зубов и равномерно распределить жевательную нагрузку.
Если в ряду уже отсутствует 1-2 зуба, вместо нити применяют бюгельные протезы – искусственные зубы, которые крепятся к здоровым зубам специальной дугой.
Противовоспалительная терапия. Когда стоматологическое лечение окончено и основные симптомы пародонтита устранены, наступает следующий этап терапии – домашние противовоспалительные процедуры. В них входит:
Важно! Домашняя терапия не способна справиться с пародонтитом и другими заболеваниями десен. Она лишь дополняет основное стоматологическое лечение, которое назначил врач.
Кроме того, чтобы лечение было успешным, необходимо избавиться от причины пародонтоза.
Если причина в неправильном прикусе – его нужно исправить, то есть пациент должен пройти лечение у ортодонта.
Если есть нарушения зубного ряда – следует восстановить утраченные зубы. Для этого также необходимо лечение у ортодонта.
Если проблема в последствиях некачественного лечения (пломба давит на десну) – их исправит стоматолог-терапевт.
Чтобы обращаться к пародонтологам и стоматологам приходилось как можно реже, следует соблюдать простые рекомендации:
Зубы и дёсны – это часть нашего организма. Их здоровье зависит от здоровья организма в целом.